A dor crônica é definida como uma experiência sensorial e emocional desagradável que persiste ou recorre por mais de três meses, além do tempo esperado para a cura de uma lesão.
Ela representa um problema de saúde pública significativo, afetando milhões de pessoas em todo o mundo e levando a impactos substanciais na qualidade de vida, funcionalidade e produtividade dos indivíduos.
Diferentemente da dor aguda, que é uma resposta imediata a um dano tecidual, a dor crônica envolve complexos mecanismos neurofisiológicos que a tornam uma doença em si, podendo ocorrer mesmo na ausência de um estímulo nocivo contínuo.
A dor crônica é resultado de alterações multifatoriais que ocorrem tanto no sistema nervoso periférico quanto no sistema nervoso central (SNC).
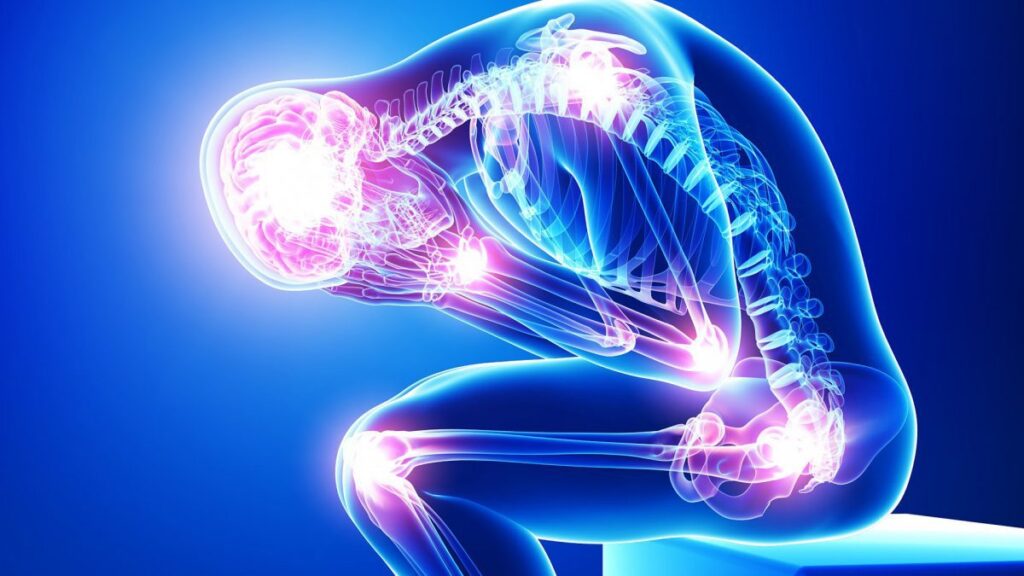
A sensibilização dos nociceptores periféricos (neurônios sensoriais encontrados no corpo capazes de enviar sinais que causam a percepção da dor e seguem na direção do sistema nervoso periférico em resposta a um estímulo potencial ou real de dano tecidual) e das vias neurais envolvidas na percepção da dor pode levar à persistência do estímulo doloroso. Entenda abaixo como esse mecanismo funciona:
1. Sensibilização Periférica
A sensibilização periférica ocorre quando esses nociceptores, as terminações nervosas sensíveis à dor, tornam-se mais reativos a estímulos devido à exposição prolongada a fatores inflamatórios, lesões ou estímulos químicos. Em resposta ao dano tecidual, ocorre a liberação de mediadores inflamatórios, como prostaglandinas, bradicinina e citocinas, que reduzem o limiar de ativação dos nociceptores, aumentando a percepção da dor.
2. Sensibilização Central
Na dor crônica, há também alterações no sistema nervoso central, conhecidas como sensibilização central. Este processo envolve o aumento da excitabilidade dos neurônios da medula espinhal e do cérebro, resultando em amplificação da dor. Os sinais nociceptivos repetitivos ou intensos podem provocar mudanças nas sinapses e circuitos neurais, levando à hiperexcitabilidade e manutenção da dor, mesmo na ausência de um estímulo periférico contínuo. A sensibilização central é um fator-chave para condições como fibromialgia, enxaqueca crônica e dor neuropática.
3. Alterações Neuroquímicas e Neuroplásticas
Na dor crônica, ocorre uma desregulação nos sistemas neurotransmissores envolvidos na modulação da dor, incluindo glutamato, substância P e peptídeo relacionado ao gene da calcitonina (CGRP). A redução da atividade dos sistemas inibitórios da dor, como os sistemas de opioides endógenos, serotonina e noradrenalina (compostos químicos produzidos pelo corpo humano, que desempenham, entre outras funções importantes, regulação da dor, do sono e do humor), também contribui para a perpetuação da dor. Além disso, a plasticidade neural, que permite ao sistema nervoso se adaptar e reorganizar em resposta a estímulos, pode se tornar mal-adaptativa, fortalecendo os circuitos de dor.
4. Fatores Psicossociais
A dor crônica é uma experiência complexa influenciada não apenas por fatores biológicos, mas também por fatores psicossociais. Ansiedade, depressão, estresse e experiências prévias de dor podem modificar a percepção e a resposta à dor. A interação entre o estado emocional e a modulação da dor ocorre em áreas do cérebro como o córtex pré-frontal, o sistema límbico e a amígdala, que estão envolvidas no processamento da dor e nas respostas comportamentais.
Impacto da Dor Crônica
A dor crônica tem um impacto grande e em diversas áreas na vida dos indivíduos e na sociedade, veja abaixo algumas muito comuns:
- Qualidade de Vida: A dor persistente afeta negativamente a qualidade de vida, limitando as atividades diárias, reduzindo a mobilidade e o sono, e prejudicando a capacidade de trabalho e lazer.
- Saúde Mental: A presença de dor crônica está associada a altos níveis de ansiedade, depressão e distúrbios do sono. A inter-relação entre dor e saúde mental pode criar um ciclo vicioso, onde a dor agrava os sintomas emocionais e vice-versa.
- Carga Socioeconômica: Os custos diretos com tratamentos médicos e os custos indiretos, como a perda de produtividade e incapacidade laboral, impõem uma carga econômica significativa tanto para os pacientes quanto para os sistemas de saúde.
Opções de tratamentos
O manejo da dor crônica é desafiador e requer uma abordagem multidisciplinar, que inclua intervenções farmacológicas, não farmacológicas e suporte psicossocial. Os objetivos do tratamento são reduzir a dor, melhorar a funcionalidade e a qualidade de vida, e promover a autonomia do paciente. Entenda mais sobre os tipos de tratamento, lendo abaixo:
1. Tratamento Farmacológico
Os medicamentos utilizados no tratamento da dor crônica variam conforme o tipo de dor e incluem:
- Analgésicos Não Opioides: Anti-inflamatórios não esteroides (AINEs) e paracetamol são comumente utilizados para dores músculo-esqueléticas crônicas. No entanto, seu uso prolongado pode estar associado a efeitos colaterais, como problemas gastrintestinais e renais.
- Opioides: São indicados em casos de dor moderada a grave que não responde a outros tratamentos. O uso de opioides deve ser criterioso, devido ao risco de dependência e efeitos colaterais, como constipação e depressão respiratória.
- Antidepressivos e Anticonvulsivantes: Medicamentos como os inibidores seletivos da recaptação de serotonina e noradrenalina (IRSNs) e anticonvulsivantes (gabapentina, pregabalina) têm eficácia na redução da dor neuropática e na melhora do humor em pacientes com dor crônica.
- Terapias Adjuvantes: Aplicações tópicas (lidocaína, capsaicina) e injeções locais (corticosteroides) podem ser utilizadas para alívio da dor em casos específicos.
2. Tratamento Não Farmacológico
- Fisioterapia: É uma parte fundamental do manejo da dor crônica, envolvendo exercícios específicos, mobilização articular, eletroterapia e técnicas de relaxamento. A fisioterapia ajuda a melhorar a mobilidade, fortalecer a musculatura e reeducar os padrões de movimento.
- Terapia Cognitivo-Comportamental (TCC): Visa modificar as percepções e respostas comportamentais à dor, ajudando os pacientes a desenvolver estratégias para lidar com a dor de forma mais eficaz e reduzir o impacto emocional.
- Exercício Físico: Programas de exercícios aeróbicos, alongamento e fortalecimento têm efeitos benéficos na redução da dor e na melhora da função física e mental.
- Terapias Complementares: Técnicas como acupuntura, massagem, yoga e meditação podem ser úteis para aliviar a dor e o estresse associado à dor crônica.
Veja neste artigo mais opções de tratamentos preventivos.
3. Abordagem Multidisciplinar
Devido à natureza complexa da dor crônica, uma abordagem multidisciplinar, envolvendo médicos, fisioterapeutas, psicólogos e outros profissionais de saúde, é necessária para o tratamento eficaz. Essa abordagem personalizada considera os aspectos físicos, emocionais e sociais da dor, buscando não apenas aliviar os sintomas, mas também promover a reabilitação e melhorar a qualidade de vida do paciente.
Conclusão
A dor crônica é uma condição multifatorial que envolve mecanismos fisiopatológicos complexos e apresenta um impacto significativo na saúde e bem-estar dos pacientes. O manejo efetivo da dor crônica exige uma abordagem abrangente que combine intervenções farmacológicas e não farmacológicas, visando não apenas a redução da dor, mas também a melhora da funcionalidade e da qualidade de vida.
Se você ou algum ente querido está passando por esse problema, entre em contato e agende sua consulta!
Dr. Fellipe Takatsu | CRM SP 157307/ RQE: 61862
Médico ortopedista e médico do esporte
Referências:
- Woolf, C. J. “What is this thing called pain?” The Journal of Clinical Investigation, 2010.
- Treede, R. D., et al. “Chronic pain as a symptom or a disease: the IASP Classification of Chronic Pain for the International Classification of Diseases.” Pain, 2019.
- Turk, D. C., & Okifuji, A. “Pain terms and taxonomies of pain.” In Handbook of Pain Assessment, 2011.
- Sociedade Brasileira para o Estudo da Dor. “Dor crônica: diretrizes de tratamento.”


